Es muss gesagt werden, dass andere das Leid, das Psoriasis mit sich bringt, unterschätzen. Laut Wissenschaftlern steht Psoriasis in ihren negativen Auswirkungen auf die Lebensqualität chronischer Herzinsuffizienz und chronischen Lungenerkrankungen in nichts nach.
Diese Krankheit tötet nicht direkt, sondern ruiniert das Leben der Menschen erheblich.
Reden wir über Psoriasis.
Hierbei handelt es sich um einen chronisch entzündlichen Prozess der Haut, den die moderne Medizin als Autoimmunerkrankung einstuft, also mit einer Allergie gegen das eigene Gewebe einhergeht.
Psoriasis ist eine der häufigsten Hauterkrankungen und tritt in Industrieländern bei 1 bis 2 % der Bevölkerung auf.
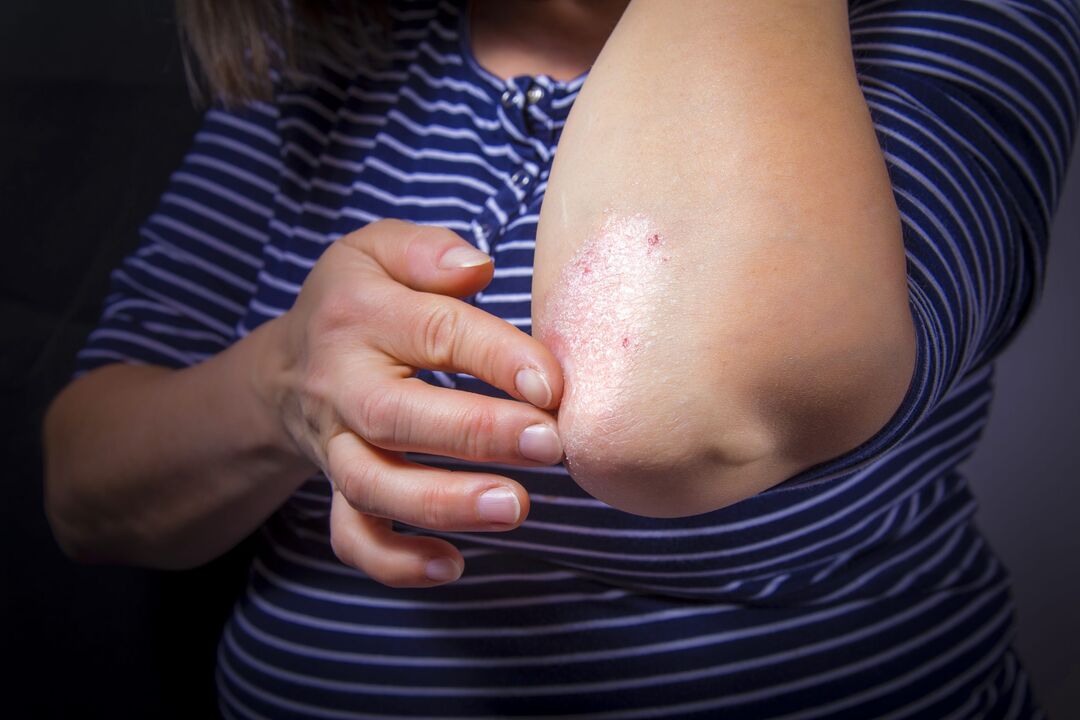
Psoriasis ist eine Hauterkrankung, die rote, schuppige Stellen mit silbrigen, juckenden Schuppen verursacht. Psoriasis tritt meist im Alter zwischen 20 und 30 Jahren auf und ist in der Regel erblich bedingt.
Diese Pathologie ist keine Infektionskrankheit. Neben körperlichem Leiden kann selbst eine leichte Psoriasis schwerwiegende psychische Probleme verursachen: geringes Selbstwertgefühl, Scham und soziale Isolation. Es ist unmöglich, an Psoriasis zu sterben, aber die Auswirkungen dieser Krankheit auf das Leben eines Menschen sind sehr schwerwiegend.
Ursachen von Psoriasis
Die Ursachen der Psoriasis sind nicht vollständig geklärt. Der Krankheitsmechanismus ist mit einer Verletzung der Teilung der Hautzellen verbunden, was wiederum eine Reaktion des Immunsystems hervorruft. Diese Reaktion gehört zu den Autoimmunreaktionen, da sie als Reaktion auf eine Fehlfunktion des Körpers selbst und nicht auf das Eindringen einer Bedrohung von außen entsteht.
Ist Psoriasis ansteckend?
Psoriasis ist nicht ansteckend und Angst davor zu haben, einer Person, die an dieser Krankheit leidet, die Hand zu schütteln, ist dumm und grausam.
Wie bereits erwähnt, ist Psoriasis keine Infektionskrankheit und mehrere Studien weisen darauf hin, dass sie autoimmunen Ursprungs ist. Bei Psoriasis wird angenommen, dass Immun-T-Zellen, die fremde Organismen angreifen sollen, tragischerweise und fälschlicherweise gesunde Hautzellen angreifen. Dies führt zu einer Verdickung der oberen Schicht, der Epidermis, und zu einem Entzündungsprozess, der tiefer in die Dermis eindringt.
Die Autoimmuntheorie über den Ursprung der Psoriasis hat ihre Berechtigung, aber das Autoantigen, das diesen Prozess auslösen sollte, wurde noch nicht gefunden, das heißt, das i wurde nicht gepunktet.
Es ist jedoch klar: Psoriasis kann man nicht anstecken, man kann sie einfach anstecken.
Wird Psoriasis vererbt?
Wie bei Rosacea tritt Psoriasis in der Regel familiär gehäuft auf. Die erbliche Natur der Psoriasis wird durch die Tatsache bestätigt, dass die Inzidenz in den Familien höher ist, in denen bereits Psoriasis diagnostiziert wurde. Darüber hinaus ist die Inzidenzkonzentration bei Zwillingen auch höher als in anderen Gruppen.
Aber es ist notwendig, das Erbe zu erwecken. Dies geschieht durch auslösende Faktoren:
- psychische Traumata und chronische Stresszustände;
- frühere Infektionskrankheit;
- Hautläsionen;
- einige Medikamente;
- hormonelle Veränderungen im Körper;
- Allergien (z. B. Zitrusfrüchte, Eier, Schokolade können die Krankheit verschlimmern);
- Alkoholvergiftung;
- Sogar der Klimawandel.
Symptome einer Psoriasis
Die ersten Symptome einer Psoriasis: Hautausschläge in Form von hellrosa Plaques mit schuppiger Oberfläche. Die Plaques sind einzigartig, sie erheben sich über das Niveau gesunder Haut und befinden sich an den Ellenbogen und in den Kniekehlen.
Am häufigsten treten Psoriasis-Plaques auf der Haut von Knien, Ellenbogen, Brust, Bauch, Rücken und Kopfhaut auf, aber mit fortschreitender Krankheit können sie auch an anderen, unerwarteteren Stellen der Haut auftreten.
Die Papeln sind zunächst klein - 3-5 mm, die Farbe ist leuchtend rosa. Sie nehmen nach und nach an Größe zu, werden mit silbrigen Schuppen bedeckt und verschmelzen dann zu größeren Formationen, den sogenannten Platten.
Frische Elemente von Papeln haben normalerweise eine helle Farbe, sogar rot, während „alte" Papeln eher verblasst sind. Im Anfangsstadium der Psoriasis fallen die Ränder der Papel nicht ab. Sie stellen eine hyperämische Grenze dar – eine Wachstumskrone.
Das Kennzeichen der Psoriasis ist die Auspitz-Trias. Diese Trias kann beobachtet werden, indem die Oberfläche der Papel mit einem scharfen Gegenstand abgekratzt wird. Es umfasst drei Phänomene:
- das Phänomen des Stearinflecks – die Bildung von Schichten aus einer großen Anzahl silbrig-weißer Schuppen, die sich durch Schaben leicht trennen lassen;
- Ein Symptom des Psoriasis-Films ist eine aus einer stacheligen Schicht gebildete Exsudatoberfläche, die sich nach dem Ablösen der unteren Schichten der Hornplatten öffnet;
- das „Blutspray"-Phänomen: Freilegung oberflächlicher Kapillaren in Form kleiner Blutflecken nach Ablösung des Psoriasisfilms
Stadien der Psoriasis
Das Hauptelement der Psoriasis.Es handelt sich um eine einzelne rosa oder rote Papel, die von einer großen Anzahl loser silbrig-weißer Schuppen bedeckt ist.
Psoriasis entwickelt sich recht langsam; Eine Zunahme der Anzahl der Plaques und deren Wachstum kann über mehrere Monate oder Jahre hinweg beobachtet werden. Bei einem kleinen Prozentsatz der Patienten kann die Erkrankung schwerwiegender werden. Dem geht in der Regel eine schwere psychische Belastung oder eine schwere Erkrankung voraus, die eine massive medikamentöse Behandlung erfordert. In diesem Fall sind die Papeln nicht blassrosa, sondern leuchtend rot, mit deutlichen Entzündungszeichen, geschwollen und juckend.
Zweite StufePsoriasis ist durch ausgedehntere Läsionen gekennzeichnet. An der Kratzstelle entstehen neue Papeln und bilden neue Plaques. Durch Wachstum verschmelzen neue Gewächse mit bestehenden. Die Plaques betreffen symmetrische Gliedmaßen und bilden ähnliche Muster und Linien.
In der dritten StufeDas Wachstum verlangsamt sich, Veränderungen betreffen hauptsächlich die Struktur des Ausschlags. Die Grenzen zwischen gesunder und betroffener Haut werden klarer. Die Platten bekommen einen bläulichen Farbton und beginnen sich aktiv abzulösen. Ohne Behandlung verdicken sie sich und bilden manchmal papillomatöse (braune) Nävi und warzige (fleischfarbene) Wucherungen.
Es gibt noch eine weitere Stufe -Krankheitsrückgang, zu diesem Zeitpunkt verschwinden die Symptome. Das Peeling verschwindet, die Randdefinition verschwindet, die Haut normalisiert sich und kehrt in ihren ursprünglichen Zustand zurück.
Arten von Psoriasis
- Patch-Psoriasis wird durch blassrosa, schwach infiltrierte Flecken dargestellt. Es erinnert mich an Toxikodermie.
- Reizbare Psoriasis: entsteht, wenn die Haut aggressiven Umwelteinflüssen (Sonnenlicht, Kälte, Hitze) und reizenden Medikamenten ausgesetzt wird. Die Farbe der Plaque wird intensiver, nimmt an Größe zu, ragt höher über die Hautoberfläche und an den Rändern bildet sich ein Gürtel in Form einer Rötung.
- Seborrhoische Psoriasis: Tritt häufig bei Patienten mit Seborrhoe auf. Das Krankheitsbild ist dem seborrhoischen Ekzem sehr ähnlich.
- Exsudative Psoriasis kommt recht häufig vor. Es entsteht aufgrund einer übermäßigen Sekretion von entzündlicher Flüssigkeit – Exsudat. Es durchdringt Schuppenansammlungen und verwandelt sie in Schuppenkrusten.
- Psoriasis der Handflächen und Fußsohlen wird durch gewöhnliche Plaques und Papeln oder durch hyperkeratotische Formationen ähnlich wie Schwielen und Schwielen dargestellt.
- Follikuläre Psoriasis ist recht selten. Der Ausschlag besteht aus weißen Miliärknötchen mit einer trichterförmigen Vertiefung in der Mitte.
- Auch Schleimhautpsoriasis ist selten. Es kommt in der Schleimhaut von Mund und Blase vor. Es erscheint als grauweiße Bereiche mit rotem Rand.
Abhängig von der Saisonalität der Exazerbation werden verschiedene Arten von Psoriasis unterschieden:
- Sommer – eine Verschlimmerung tritt auf, wenn die Haut dem Sonnenlicht ausgesetzt wird;
- Winter: tritt aufgrund extremer Kälte auf, die sich auf die Haut auswirkt.
Bei der nichtsaisonalen Psoriasis gibt es keine Remissionsphasen, die Krankheit tritt das ganze Jahr über auf.
Nach betroffenem Hautbereich:
- begrenzte Psoriasis: nimmt weniger als 20 % der Körperhaut ein;
- häufig: mehr als 20 %;
- generalisiert: Die gesamte Haut ist betroffen.
Tatsächlich gibt es mehrere Subtypen der Krankheit, und manchmal entwickelt ein Patient zwei oder drei Formen gleichzeitig. Sehr häufig, in 80–90 % der Fälle, entwickelt sich eine Plaque-Psoriasis.
30 % der Patienten leiden an Psoriasis-Arthritis, bei der es neben äußeren Erscheinungen auch zu Gelenkentzündungen kommt, und 10 % leiden an der tropfenförmigen Form der Erkrankung.
Es sind auch andere seltenere Subtypen bekannt. Sie alle äußern sich durch spezifische Hautausschläge, die überall am Körper auftreten können, sowie durch Juckreiz, der manchmal sehr schmerzhaft ist. Aber es gibt eine gute Nachricht: Laut Statistik verläuft Psoriasis in 80 % der Fälle mild und die Läsionen bedecken weniger als 3 % der Körperoberfläche.
Formen der Psoriasis
- pustulöse Form der Psoriasis. Es ist durch das Vorhandensein von Plaques mit kortikalen Schuppen gekennzeichnet, die mit Exsudat imprägniert sind. Bei Beschädigungen, beispielsweise durch Kratzen oder Selbstverletzungen in den Körperfalten, werden die Ausschläge nass. Sie verursachen Juckreiz und Brennen und verursachen körperliche Beschwerden. Diese Art von Krankheit wird am häufigsten bei Menschen mit Übergewicht, Hypothyreose und Diabetes diagnostiziert.
- Pustelform (generalisiert). Es weist ein klassisches Entwicklungsmuster auf, das mit einem einzelnen Vesikel beginnt, das sich zu Plaques entwickelt. Die Läsionen sind symmetrisch und können jeden Körperteil betreffen. Der schwere Verlauf dieser Form der Psoriasis ist durch das Auftreten intraepidermaler Pusteln gekennzeichnet. Sie können sich zu „eitrigen Seen" zusammenschließen. Die Pusteln öffnen sich nicht von selbst, da sie von außen durch eine dichte braune Kruste geschützt sind.
- arthropathische Form. Die schwerste Form der Psoriasis, bei der die Veränderungen zunächst kleine Gelenke und dann große Gelenke, einschließlich der Wirbelsäule, betreffen. Dies äußert sich in den Symptomen des Schmerzes und seiner Verformung. Wahrscheinlich Gelenkversteifung, Verlust der Beweglichkeit. Vor dem Hintergrund dieser Form der Psoriasis treten andere Pathologien auf: Ankylose, Osteoporose, die zu Behinderungen führt.
Komplikationen
Viele Menschen wissen, wie Psoriasis aussieht, aber die Krankheit bringt neben den äußeren Erscheinungsformen auch eine Reihe von Komplikationen mit sich. Sie äußern sich in einer Verschlechterung der Hautfunktion, Veränderungen der Temperaturregulation und des Wasser-Salz-Haushalts. Auch die Schutzfunktion gegen verschiedene Bakterien wird reduziert.
Beispielsweise ist Psoriasis an den Händen nur ein Teil des Krankheitsbildes. Menschen mit dieser Diagnose leiden häufig an chronischen Magen-Darm- und Herzerkrankungen.
Schwere Psoriasis ist mit einem erhöhten Risiko für Herzinfarkt, Schlaganfall und insgesamt kardiovaskulärer Mortalität verbunden.
Zur Gruppe der Komplikationen gehören außerdem:
- Psoriasis-Gelenkarthritis. Ungefähr 30 % der Psoriasis-Patienten entwickeln im Laufe ihres Lebens eine Psoriasis-Arthritis, die durch Gelenksteifheit, Schmerzen und Schwellungen gekennzeichnet ist. Die Krankheit kann bis zur Zerstörung der Gelenke fortschreiten. Zwischen 80 und 90 % der Patienten leiden unter psoriatischen Nagelläsionen und Onycholyse.
- psoriatische Erythrodermie;
- generalisierte pustulöse Psoriasis;
- Autoimmunerkrankungen (Colitis ulcerosa, Morbus Crohn);
- erektile Dysfunktion bei Männern;
- metabolisches Syndrom, das eine Kombination aus viszeraler Fettleibigkeit, Insulinresistenz und Dyslipidämie bedeutet.
Es ist auch erwähnenswert, dass zu den Pathologien, die mit Psoriasis, insbesondere in ihrer schweren Form, einhergehen, Depressionen, Angststörungen und sogar Selbstmordtendenzen gehören.
Psoriasis-Erythrodermie kommt etwas seltener vor. Dieser Zustand tritt auf, wenn die Haut vollständig geschädigt ist. Die Patienten sind besorgt über Juckreiz und Brennen, übermäßiges Abblättern abgestorbenen Gewebes und eine starke Reaktion der Haut auf Temperaturschwankungen.
Die zweithäufigste Form ist die Psoriasis pustulosa. Diese Komplikation ist mit der Hinzufügung einer Sekundärinfektion verbunden: Staphylokokken und Streptokokken. Klinisch geht die pustulöse Psoriasis mit dem Auftreten von Pusteln einher, Pusteln in der Größe von Buchweizenkörnern. Pusteln treten an verschiedenen Stellen auf. Sie ragen über die Hautoberfläche hinaus, zeichnen sich durch schnelles Wachstum und eine Tendenz zur Verschmelzung aus. Zu den bestehenden Beschwerden gehen hohes Fieber und Anzeichen einer schweren Vergiftung einher.
Wie wird Psoriasis diagnostiziert?
Die Diagnose und Behandlung der Psoriasis erfolgt durch einen Dermatologen. Zunächst wird eine externe Untersuchung der betroffenen Bereiche durchgeführt und eine Anamnese erhoben. Manchmal ähnelt die Krankheit anderen Krankheiten, insbesondere im ersten Stadium.
Bei Befall der Hände und Nägel ist es wichtig, das Vorliegen einer Pilzinfektion auszuschließen. Seborrhoisches Ekzem, Pityriasis rosea und papulöse Syphilis sollten ebenfalls ausgeschlossen werden.
Aber ich möchte sagen, dass die Diagnose von Psoriasis in den meisten Fällen nicht schwierig ist, es sind nicht einmal Tests erforderlich, es reicht aus, die Haut zu untersuchen.
Psoriasis-Behandlung
Kann Psoriasis geheilt werden? Ja!
Durch die pathogene Technik versetzen wir die Haut perfekt in einen Remissionszustand, die Haut wird gereinigt, wiederhergestellt und der Mensch kann ein erfülltes Leben führen. Das Behandlungsschema für Psoriasis wird mit Heilsäuren unter Punktaktivierung durchgeführt. Die Therapiedauer ist bei jedem Patienten unterschiedlich; Es können 6 oder vielleicht 10 Eingriffe erforderlich sein. Die Erhaltungstherapie dauert 2-6 Monate, alles ist individuell.
Ich warne Patienten immer davor, dass die Behandlung von Psoriasis träge ist, das heißt, sie schreitet langsam voran. Wir können jedoch zwischen den Eingriffen längere Pausen (etwa einen Monat) einlegen.
Bei der Behandlung von Psoriasis ist die häusliche Pflege von großer Bedeutung. Selbstgemachte Kosmetik besteht zu fast 99 % aus natürlichen Inhaltsstoffen. Ich habe etwa zwei Jahre damit verbracht, bessere Formeln zu entwickeln, um der Haut bei komplexen Dermatosen zu Hause helfen zu können.
Die häusliche Pflege für Patienten mit Psoriasis wird individuell ausgewählt. Es gibt aber auch mittlere Kuren, die zur Hautpflege bei Psoriasis geeignet sind. Schauen Sie sich meine sozialen Netzwerke an. Netzwerke, dort gibt es einen Ozean an Informationen.
Empfehlungen zur Beseitigung der Krankheitssymptome.
Ich sage meinen Patienten immer, dass eine wirksame Behandlung jeder Krankheit nur mit einem integrierten Ansatz möglich ist. Ich möchte darauf hinweisen, dass es von großer Bedeutung ist, maximale Vorsichtsmaßnahmen zu treffen, um das Risiko einer Verschlimmerung der Krankheit zu verringern. Es ist wie immer alles banal und nichts Neues, aber ich sage es trotzdem.
Empfohlen:
- Hautverletzungen vermeiden;
- Unterkühlung vermeiden;
- schlechte Gewohnheiten aufgeben;
- Stresssituationen vermeiden;
- Infektionen und Begleiterkrankungen schnell behandeln;
- Vermeiden Sie längere direkte Sonneneinstrahlung.
Patienten mit Psoriasis sollten bei der Einhaltung persönlicher Hygieneanforderungen besondere Sorgfalt walten lassen.
Wenn Sie duschen oder baden, dann:
- Verwenden Sie Produkte ohne Farb- und Duftstoffe.
- Wählen Sie ein mildes Shampoo;
- Vermeiden Sie die Verwendung von rauen Schwämmen, Cremes und Gelen mit abrasiven Partikeln.
- Vermeiden Sie scharfe Seife, da diese die Haut zu sehr austrocknet;
- Passen Sie die Wassertemperatur an, um es warm zu halten.
- Bleiben Sie nicht länger als 10 bis 15 Minuten im Wasser.
- Verwenden Sie ein weiches Handtuch, reiben oder kratzen Sie die Haut nicht.
Nach dem Duschen und Baden empfiehlt sich die Verwendung spezieller Körperfeuchtigkeitscremes. Versuchen Sie, Ihr Haar so wenig wie möglich zu kämmen, um die Oberfläche Ihrer Kopfhaut nicht zu reizen. Gleiches gilt auch für das Föhnen. Wenn Sie darauf nicht verzichten können, wählen Sie einen warmen oder kalten Strahl.
Wählen Sie leichte Kleidung aus natürlichen Stoffen und mit lockerem Schnitt, damit sie die Bewegungsfreiheit nicht einschränkt und nicht scheuert.
Im Sommer ist es nicht ratsam, sich zu lange zu sonnen. Um Ihre Haut vor UV-Strahlen zu schützen, tragen Sie im Rahmen Ihrer häuslichen Pflegeroutine Sonnenschutzmittel mit hohem Lichtschutzfaktor auf.
Psoriasis-Prävention
Da Psoriasis als multifaktorielle Erkrankung mit einem Anteil immunpathologischer, genetischer, endokriner, metabolischer und möglicherweise infektiöser Komponenten gilt, gibt es keine einheitlichen Regeln zur Prävention.
Gefährdete Personen sollten besonders auf ihre Gesundheit achten:
- diejenigen, deren Familienangehörige an Psoriasis leiden;
- diejenigen, die häufig und ständig die Haut verletzen;
- chronische Infektionen haben;
- Erkrankungen des Nervensystems;
- endokrine Störungen.
Erhöhte Nervosität, Stress, Alkoholmissbrauch, häufige Unterkühlung und Sonnenbrand erhöhen die Wahrscheinlichkeit einer Pathologie.
Wenn Ihnen die Behandlung der Psoriasis nach WHO-Standards (Hormone, Phototherapie) nicht geholfen hat, kommen Sie und lassen Sie uns diese „Schneewolke" aus Ihrem Leben entfernen. Denn ohne rechtzeitige und kompetente Behandlung beginnt die Psoriasis, lebenswichtige Organe und Systeme negativ zu beeinflussen.


















